脛骨や腓骨の遠位骨端線損傷・足関節果部骨折・距骨骨折・踵骨不顕性骨折・距骨骨軟骨損傷
1. 脛骨や腓骨の遠位骨端線損傷の解説
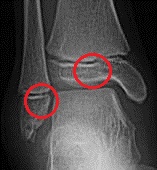
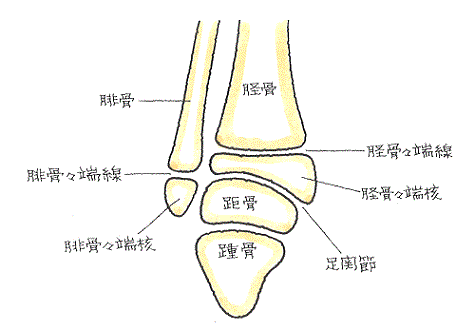
脛骨や腓骨の遠位骨端線損傷
成長期の骨は、骨の中心部に当たる骨幹部(その端の部分は骨幹端部と呼ばれます。)と、骨の端の部分(骨端部)に分かれており、骨幹部と骨端部の間には骨端線(成長線)が存在しています。
成長期の骨端部には、骨端軟骨(成長軟骨)が存在し、成長とともに骨端軟骨の中心に骨(骨端核)ができ、次第に骨端全体が骨となって骨端幹部とつながって成人の骨になります。このとき、骨端線(成長線)は消滅します。このことは骨端線の閉鎖と呼ばれます。
軟骨はX線写真には写りませんので、成長期の足関節をX線撮影すると、骨端線が骨の隙間のように見えます。上記のX線写真でも、骨端線が骨の隙間のように写っています。
骨端線損傷とは、骨端線部分またはその周辺に起こる骨折のことです。
成長期にはどんどん骨組織が発達します。
脛骨も腓骨も、どんどん伸びていきます。
この時期に足の捻挫などにより骨端線(成長軟骨部分)を損傷することがあります。
足関節を構成する脛骨および腓骨の遠位端には成長軟骨層があり、骨端核を中心に成長し、やがて成人の骨へと変化していきますが、脛骨と腓骨の成長が終了するまでは、骨幹部と骨端部の間に骨端線が残っています。
骨端線部分は完成された骨よりも強度が弱く、外力による影響を受けやすい部分ですので、強い外力の働いた捻挫や衝撃で骨端線損傷が起こりやすくなっています。
たとえば、腓骨の遠位端には3本の足関節靭帯が付着していますが、足首を内反して捻挫したとき、骨端線が閉鎖していれば靭帯損傷にとどまるところ、成長期の子供の場合は、軟骨(骨端線)より靭帯のほうが強いことが多いため、靭帯の強度に負けて骨端線が開いてしまうケースがあります(腓骨遠位骨端線離開)。
損傷の程度が軽度のものですと、レントゲン検査でも判然とせず、捻挫とのみ診断されるようなものから、骨端線からきれいに骨折している重傷例まで、いくつかの種類に分かれます。
問題なのは、骨端線骨折は、癒合に至ったとしても、再び痛めやすく、骨折しやすくなることです。 そして、交通事故外傷では、癒合で完治と断定することはできません。
成長著しい幼児期から10代においては、急激に骨組織が伸長するので、容易に癒合します。
しかし、その後、骨が変形して成長してしまったり、骨が短くなったりするなどの結果が残ることがあります。
これが可動域制限や、疼痛などにつながれば後遺障害の対象となります。
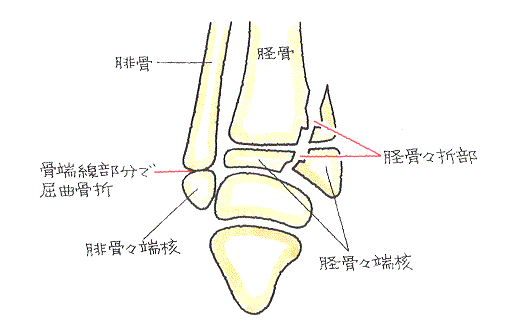
骨端線損傷の典型的なものをイラストで説明しますと、次のとおりです。
① 正常な状態
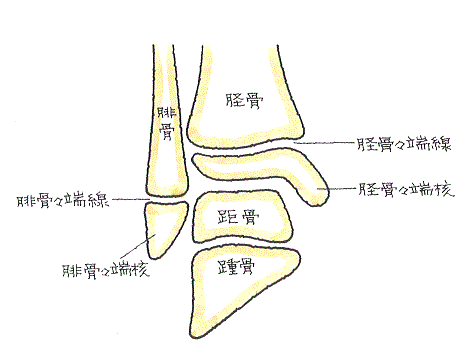
② 脛骨の骨端線を横断するように骨端線が離開したもの
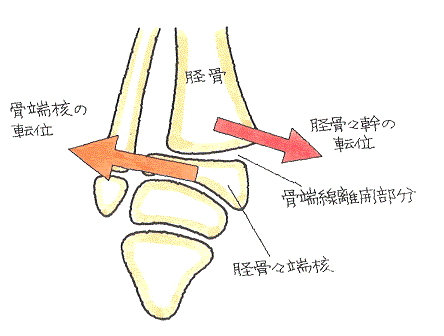
③ 高所から落下して足底方向から強い衝撃を受けたことにより、成長板の圧迫骨折となったもの
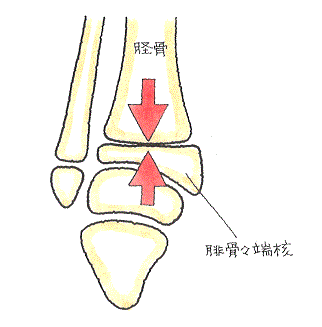
④ 脛骨に上方から外力が作用して足関節の強い捻挫に至ったとき、脛骨骨端核が垂直方向や斜め方向に骨折したもの
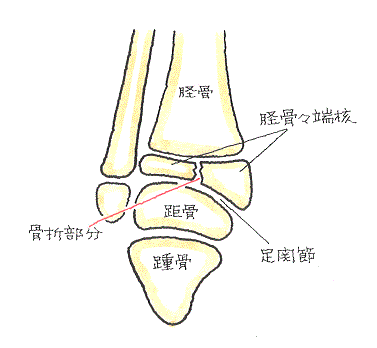
⑤ 足関節捻挫に伴う、脛骨骨端の斜骨折、腓骨の斜骨折
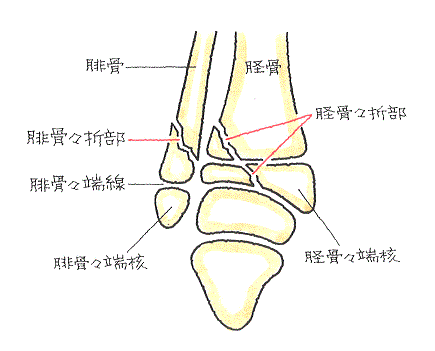
⑥ 強い外力が加わった足関節捻挫で起こりやすい、脛骨骨端の内側を斜骨折し、腓骨の骨端線で屈曲骨折したもの
上記②、③、④のときは、損傷の程度は比較的軽いため、転位が大きくなければ、保存療法によることが多いです。
②や④で大きな転位があったり、整復位を外固定で保つことが困難だったりするときは、手術を行って金属で内固定を行うことがあります。③で骨端線に大きな圧迫骨折があるときも、整復や固定を観血的に行うことがあります。
⑤、⑥のとき、転位が大きくなく、整復位を外固定で保つことができれば、保存療法によることとなります。転位が大きいときは、整復固定を観血的に行います。
②や転位のほとんどないものは、予後は良好であることが多いです。転位が顕著な場合は、③では骨端線早期閉鎖に至り、④、⑤、⑥のケースでは足関節の変形治癒に至ります。このときは、装具装着によって変形を防止したり、手術によって変形や短縮などの障害に対応したりされます。
脛骨や腓骨の遠位骨端線損傷の後遺障害認定のポイント
骨端線損傷で重要なことは、骨端線の閉鎖と、変形治癒の可能性の有無です。
骨端線の閉鎖とは、脛骨や腓骨のどちらか一方または両方の成長がストップすることを意味します。 たとえば、脛骨の骨端線だけが閉鎖し、腓骨の骨端線が成長を続けると、成長に伴って足関節が内反変形を起こすことになります。また、脛骨と腓骨の両方の骨端線が閉鎖したときは、足関節の変形には至りませんが、下腿の成長自体が止まるため、左右の脚長に差が生じ、短縮障害を残します。
また、骨折片の転位や骨折線が関節軟骨に及ぶと変形治癒に至ることがあります。
具体的には、「一下肢を5センチメートル以上短縮したもの」(8級5号)、「一下肢を3センチメートル以上短縮したもの」(10級8号)、「一下肢を1センチメートル以上短縮したもの」(13級8号)の後遺障害に該当する可能性があります。
【参考】下肢の短縮障害の後遺障害
| 8級5号 | 一下肢を5センチメートル以上短縮したもの |
|---|---|
| 10級8号 | 一下肢を3センチメートル以上短縮したもの |
| 13級8号 | 一下肢を1センチメートル以上短縮したもの |
2. 足関節果部骨折の解説
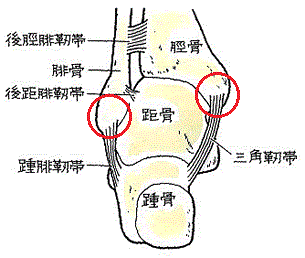
足関節は、次の骨から形成されています。
- 脛骨と腓骨の遠位端
- 距骨
- 脛骨・腓骨と靭帯でつながっている踵骨
足関節果部とは、腓骨の一部である外果と脛骨の一部である内果、脛骨遠位端前側の内果と脛骨遠位端後側の後果のことで、踝(くるぶし)と呼ばれている部分です。
足関節果部骨折は、下腿または足部が固定された状態で、下腿と足部の間に捻転力が加わって発生します。
外力がさらに加わると、足関節の靱帯が断裂して、距骨が脱臼します。
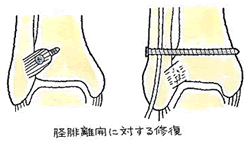
脛骨と腓骨との間に離解が生じておらず、内果または外果の一方のみの骨折で、転位が少ないときは、ギプス固定による保存的治療の対象となります。固定期間中に再転位が認められたときは、観血的に整復します。
転位が大きければ、観血的に整復します。整復がきちんと適切になされたときは、その後関節症の所見が認められることは少ないとされています。
固定が行われる方法をいくつか例示しますと、次のイラストのとおりです。
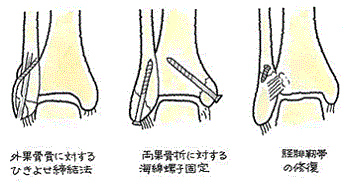
足関節果部骨折の後遺障害認定のポイント
考えられるのは、
- 可動域制限の後遺障害
- 疼痛等の神経症状の後遺障害
①可動域制限の後遺障害、②疼痛等の神経症状の後遺障害の可能性があります。
1 可動域制限の後遺障害
関節可動域制限が残ったとき、このことだけでは後遺障害等級が認定されるわけではありません。
足関節果部関節が生じたときは、
①骨折部位
②治療経過
③どの程度の可動域制限が残ったか
を立証しなければなりません。つまり、可動域制限が生じた原因の立証が必要になってきます。
したがって、次のことをチェックしていく必要があります。
(1)脛骨、腓骨、距骨、踵骨等どの骨が骨折しているのか、骨折部位はどこか。
(2)骨折の形状は、亀裂、開放、粉砕、剥離等のうちどのようなものか。どのような手術や固定が行われたか。現在の骨癒合状況はどうか。
(3)周辺靭帯の損傷はないか。あるとすれば、靱帯損傷がMRIで描出されているか。
(4)その上で、足関節にどの程度の可動域制限が認められるか。
(5)あるいは、痛くて動かすことができないということであれば、疼痛の原因は何か。
関節烈隙(かんせつれつげき)の狭小化や関節部の軟骨損傷はないか。変形性足関節症に至っていないか。それに至った原因は何か。
腓骨神経麻痺等により力が入らない状態で関節を動かすことができないのか。神経機能の傷害は、神経伝達速度検査、針筋電図検査等で立証されているか。
単に「事故に遭って関節の動きが悪くなった。」では足りず、後遺障害等級認定へは至りません。(このことは、足関節に限りません。他の関節に可動域制限が残ったときも同様です。)
具体的には、「一下肢の三大関節中の一関節の機能に障害を残すもの」(12級7号)などに該当する可能性があります。
2 疼痛等の神経症状の後遺障害
「局部に頑固な神経症状を残すもの」(12級13号)、「局部に神経症状を残すもの」(14級9号)に該当する可能性があります。
3. 距骨骨折の解説
距骨骨折
距骨(きょこつ)は、踵骨の上方にあり、脛骨、腓骨と連結して足関節を形成しています。
距骨表面の大部分は関節軟骨で覆われており、筋肉が付着していないことから、血流の供給路が著しく限られ、血流が乏しいのが特徴です。距骨に栄養を与えている血管は、前脛骨動脈、後脛骨動脈、腓骨動脈の3つです。
このことから、距骨を骨折したとき、容易に血行が遮断され、骨壊死・偽関節・関節症変化による機能障害を残すことが多いです。
交通事故では、自転車対自動車やバイク対自動車の衝突が生じて転倒したときなどに、背屈が強制され、脛骨や腓骨に挟まって骨折するということが多いです。また、自動車を運転しているときに、ブレーキやアクセルに乗せていた足部に大きな背屈力が加わって距骨骨折に至るということもあります。
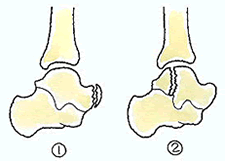
①は、距骨頸部の転位のない骨折です。
②の骨折でも、転位はありません。
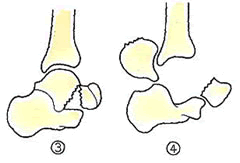
③は、骨折部に転位が生じており、距踵関節は亜脱臼または脱臼しています。3つの主要な栄養動脈のうち2つが障害を受けています。
④は、骨折部は大きく転位し、距踵関節と距腿関節は脱臼し、すべての栄養動脈が障害を受けています。
上記イラストの①②であれば、骨壊死に至ることは通常ありません。底屈位で整復した後、ギプス固定を行うことにより改善に向かいます。
一方、③④は距骨下関節の脱臼を伴っており、重傷です。
③は骨壊死に至る可能性があります。④では骨壊死がほぼ確実に生じます。
いずれも整復固定術を行って内固定を行い、手術後はギプス固定と免荷を要します。ギプス固定が終了した後は、PTB下肢装具(歩行あぶみを使用して足部を床から浮かし、下腿や足部にかかる体重を免荷する装具です。)を装着するのが有用です。
手術を行う目的は、血流を再開させて骨壊死を防止することと、骨の配列が変化してしまうことによって外傷性の変形性足関節症に至ることを予防することです。
距骨壊死は距骨骨折の最も重大な合併症でして、その有無は予後に大きく影響します。
ギプスで固定している最中やギプスを除去した後、X線写真で骨硬化が認められれば、それは骨壊死の初期像ですから、固定期間や免荷期間を延長しなければなりません。
一方、X線写真で、距骨滑車部の軟骨下骨組織にうっすらと骨萎縮像が認められることがあります。これをHawkinssign(ホーキンス徴候)陽性といって、血流が再開したことを意味します。つまり、血流が再開すれば骨萎縮が起こり、途絶したままであれば骨硬化が現れて骨壊死が疑われるということになります。
ただし、明らかな骨壊死が認められても、距骨の場合は、急速に陥没や破壊に至ることは少ないため、骨壊死が消失し、Hawkinssignが陽性となるまで外固定や免荷が実施されることが多いです。 Hawkinssignが陽性となったら徐々に部分荷重を開始し、骨萎縮像が消失したら全荷重とします。 骨萎縮像が現れないうちは、PTB装具で免荷とし、骨萎縮像の出現を待ちます。
24か月の免荷により骨硬化が消失したという例もあるようです。
Hawkinssignが陽性となり、その後、距骨の硬化像が現れたところで部分荷重が開始され、骨組織が修復されたところで全荷重のリハビリを行うというのが一般的な流れです。
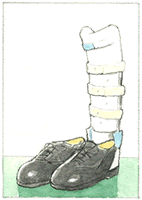
PTB装具を装着しますと、膝蓋骨で体重が支持されますので、足は宙に浮いている状態です。
両足が同じ高さでないと歩行ができないので、健足にも補高(踵の厚い足底装具です。)が付けられます。
近年、人工距骨が臨床で用いられることもあるようです。
距骨骨折の後遺障害のポイント
①可動域制限の後遺障害、②疼痛等の神経症状の後遺障害の可能性があります。
1 可動域制限の後遺障害
距骨の血流が再開しないと、免荷が解除されず、全荷重をかけてのリハビリ開始まで相当の期間を要することがあります。症状固定までの期間はさらに長くなります。 それまで治療に専念することが肝要です。
距骨骨折後に健側足関節可動域の2分の1以下に可動域が制限されている状態が残ったときは、10級11号「一下肢の三大関節中の一関節の機能に著しい障害を残すもの」に該当します。4分の3以下に可動域が制限されている状態が残ったときは、12級7号「一下肢の三大関節中の一関節の機能に障害を残すもの」に該当します。
無腐性骨壊死に至ってしまい、除痛のためにやむなく足関節固定術が実施されたときは、8級7号「一下肢の三大関節中の一関節の用を廃したもの」に該当します。
人工距骨が用いられたときは、人工関節に置き換えられたときと同じように考えて、10級11号「一下肢の三大関節中の一関節の機能に著しい障害を残すもの」に該当すると考えるべきでしょう。
2 疼痛等の神経症状の後遺障害
「局部に頑固な神経症状を残すもの」(12級13号)、「局部に神経症状を残すもの」(14級9号)に該当する可能性があります。
4. 踵骨不顕性骨折の解説
踵骨不顕性骨折
「高いところから飛び降りて踵を強く打ったり、階段を踏み外して踵に強い衝撃が加わったりしたときなどに、踵が腫れて痛くなって、いつになっても痛みが引かないものの、病院に行っても原因は分からないと言われた」というケースのとき、踵骨不顕性骨折の疑いがあります。
自動車の座席から降りようとしたところに追突されて足を踏み外したというケースでも同様のことが起こり得ます。

踵骨は内部が海綿状になっており、細かい組織によって形成されています。
踵を強く着いたときの衝撃が踵の後部に伝わったとき、その衝撃は踵骨の細かい組織を破壊するのですが、踵骨の形には全く変化が生じないということがあります。この時点でX線画像を撮影しても、何の画像所見も出ません。(このことを捉えて「不顕性」と呼びます。)
一旦破壊された細かい組織は、骨が自ら修復しようという力によって、時間の経過により、新しい組織に置き換えられていきます。
この修復が完成すると、線状の跡が残ります。X線画像では、「骨硬化像」と呼ばれる線を認めることができます。
つまり、踵骨骨折が修復された後に初めてX線写真で画像所見が現れ、踵骨骨折が生じていたことが判明するわけです。
踵骨不顕性骨折の後遺障害のポイント
1 踵骨不顕性骨折が生じたとき、主治医が踵の打撲と診断したままですと、後に痛みが残ったとしても、後遺障害に認定されるのは容易ではありません。その理由ですが、打撲やねんざは、治る(痛みを残さない)と思われているからです。
2 しかし、踵骨不顕性骨折ではないかと疑われ、その後の時間経過により、X線画像で骨折の線状痕が確認されれば、踵骨骨折であったことと修復されたことが示されます。骨折が生じたのであれば、修復後もその部位に痛みが残ることがあってもおかしくないという評価がされます。その結果、「局部に神経症状を残すもの」(14級9号)に該当するとの判断がされることもあります。
5. 距骨骨軟骨損傷の解説
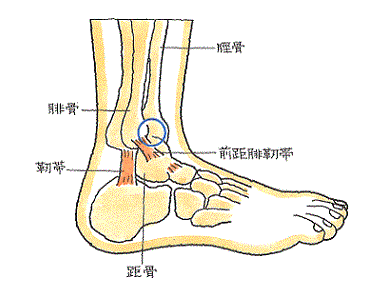
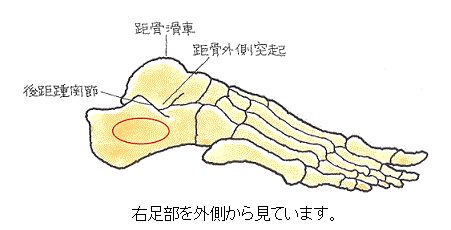
距骨表面の大部分は関節軟骨で覆われており、筋肉が付着していないことから、血流の供給路が著しく限られ、血流が乏しいのが特徴です。
距骨は、脛骨と腓骨によって挟まれていて、距骨滑車では脛骨及び腓骨と、距骨頭では舟状骨と、前・中・後距骨では踵骨とそれぞれ関節を形成しており、それらの関節面の表面は軟骨で覆われています。
距骨骨軟骨損傷は、距骨滑車の軟骨面で生じます。
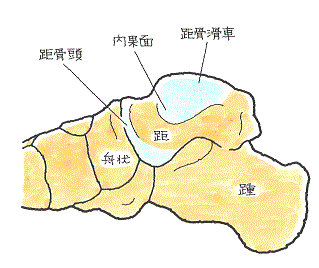
距骨骨軟骨損傷は、足首の捻挫に合併する代表的なものです。距骨骨折ほど深刻なものではありません。
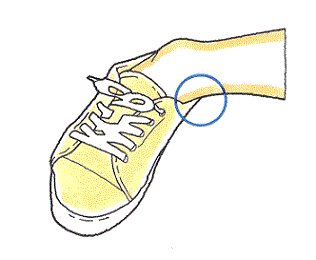
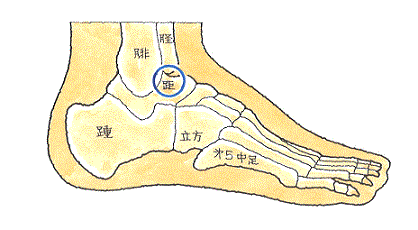
オレンジ色の部分は前距腓靭帯です。足首の捻挫に伴って損傷することが多い部位です。
一方、青い丸の部分は、距骨骨軟骨損傷で痛みを感じるところです。
それぞれの場所が近いため、靭帯損傷で痛いと思っていたところ、実は距骨骨軟骨損傷も併発していたということが度々あります。
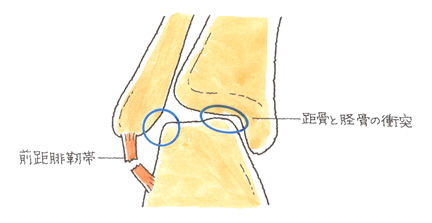
受傷後2か月以上経過しても疼痛が持続していたり、不安定性が残っていたりするときは注意する必要があります。
足関節底屈時に内返しの捻挫が起きたとき、前距腓靱帯を損傷、断裂することが珍しくありません。 このときに、距骨と脛骨が衝突し、その衝突の衝撃で、距骨内側の軟骨を損傷することがあります。 一方、背屈時に内返し捻挫があると、腓骨と接する距骨外側で軟骨が損傷します。
X線画像またはMRI画像により、確定診断がなされています。
損傷や進行の程度によってstageⅠからⅣに分類されています。
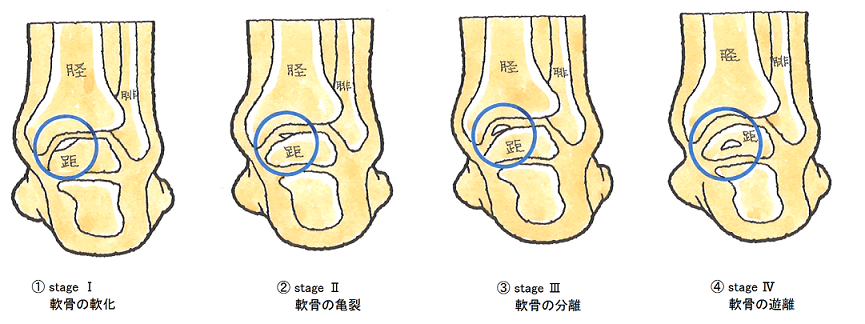
①も②も早く発見できれば、体重をかけないようにし、またはギプス固定で経過観察を行う方法により治療することが可能です。ただし②でも症状が回復しないこともあり、このときは手術も考えなければならなくなります。
③や④のときは、関節鏡手術を行い、軟骨を除去したり剥離しかけた骨軟骨片を固定したり関節軟骨の再生を行ったりします。
手術後は、10日から2週間程度の入院が必要となるケースが多いです。
損傷の大きさとステージや行われた手術の内容によっても異なりますが、歩行は手術後3週間程度で可能となり、日常生活の復帰までに約3か月を要します。
距骨骨軟骨損傷の後遺障害認定のポイント
1 距骨骨軟骨損傷の後遺障害は、損傷部の疼痛と、足関節の可動域制限です。
受傷直後から距骨骨軟骨損傷と診断されて適切な治療を行ったときは、後遺障害を残すケースはあまりありません。
2 もっとも、疼痛が残って「局部の神経症状」(14級9号)や局部の頑固な神経症状(12級13号)に該当することがあります。また、可動域制限が残って「一下肢の三大関節中の一関節の機能に障害を残すもの」(12級7号)に該当する可能性もあります。
3 足関節の捻挫や前距腓靱帯損傷とのみ診断され、距骨骨軟骨損傷が見逃されたまま慢性化してしまうと問題です。そのままですと、変形性足関節症に変化してしまうことが危惧されます。