足根管症候群・足底腱膜断裂・足底腱膜炎・モートン病・足根洞症候群・アキレス腱断裂・アキレス腱滑液包炎・外傷性内反足・足関節不安定症・変形性足関節症・足関節靭帯損傷
1. 足根管症候群の解説
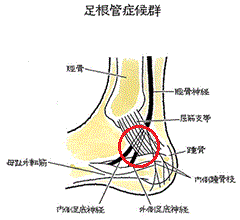
足根管(そっこんかん)とは、内果と踵の間にある、屈筋支帯と距骨と踵骨に囲まれたトンネルです。足根管症候群は、足根管を通っている脛骨神経が、圧迫されたり損傷されたりすることによって発生します。足首や足の裏やつま先に痛みやしびれが起こる状態です。
脛骨神経は、足の内果の付近で枝分かれをします。
足の裏の感覚は、内側足底神経(主に足の裏の親趾側をつかさどっています。)、外側足底神経(主に足の裏の小指側をつかさどっています。)、内側踵骨枝(踵周辺をつかさどっています。)が支配していますが、これらの神経は、いずれも脛骨神経から枝分かれしています。
足根管症候群は、交通事故では、脛骨内果、距骨、踵骨等の骨折や脱臼に併発することが多いです。 症状は、足趾や足底部の痺れ感や疼痛です。足の甲や上の方に痺れが生じたときは、足根管症候群ではありません。痛みや痺れの領域は足首以下に限定され、足関節や足裏に痛みが生じ、足の親趾の底屈不能といった症状が現れます。
また、内側踵骨枝は脛骨神経が足根管を通る前に枝分かれしていますので、踵にのみ症状が生じたときは、足根管症候群ではありません。
足根管部に圧痛があるほか、足根管部を軽く叩くと、刺激が痺れの範囲に強く響きます。この所見を、チネルサイン陽性といいます。
神経の障害ですから、脛骨神経が支配している筋肉の筋電図をとると異常が認められます。 治療としては、保存的に、鎮痛剤等の内服、ステロイド薬の注入や、足底板の装用、安静で改善を見ることもありますが、効果が得られなければ、屈筋支帯を切開して足根管を開放し、脛骨神経にかかっている圧迫を除去することを図ります。
予後は良好であり、後遺障害を残すことは少ないです。
2. 足底腱膜断裂の解説
足底腱膜断裂(そくていけんまくだんれつ)は、足の裏に強い衝撃がかかったときに生じます。
スポーツの際にダッシュをするために足を強く蹴り出したときや、高くジャンプして着地したときなどの1回の外力で生じることが多いです。
交通事故では、バイクvs自動車や自転車vs自動車の出合頭衝突などで、足の裏に強い衝撃がかかったときや、道路から田畑や崖下に転落して着地したときなどに、大きな外力によって足底腱膜が断裂することがあります。
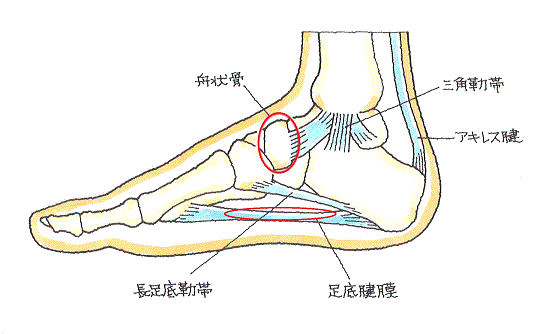
強く足底腱膜が緊張して引き伸ばされることにより、踵骨に近いところの腱膜が断裂するというメカニズムです。
断裂した筋膜組織から出血し、内出血を起こし、足の裏の土踏まずの部分に痣が拡がります。
受傷直後は、強い痛みと腫れがあり、歩くのが困難になることもあります。
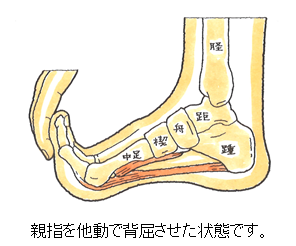
診断ですが、足の裏の痛みや土踏まずに広がる内出血の痣から、足底腱膜断裂が疑われます。実際に足底腱膜が断裂していますと、土踏まず部分が、広く平らに見えます。また親指を他動で背屈させた状態で健側と比較しながら足の裏から見て、患側の足底腱膜の緊張がないことを確認することでも判明します。
さらにエコー検査やMRI撮影を行うことにより、足底腱膜が断裂していることが確認されれば、確定診断に至ります。
治療は、手術をして断裂部分を縫合し、その後ギプス固定がなされます。ギプス固定を行った後は、足底板を装用しつつリハビリを行います。 通常、受傷から2か月程度で就労復帰でき、後遺障害認定がされることは少ないです。
ただし、高齢者の場合などは、リハビリを行っても効果が上がらず、痛みが長期化することもあります。
このようなとき、「局部の神経症状を残すもの」(14級9号)に認定されることも見込まれます。 MRI撮影によって炎症ないし断裂が生じている状況が描出されていれば、認定されやすくなるでしょう。
3. 足底腱膜炎の解説
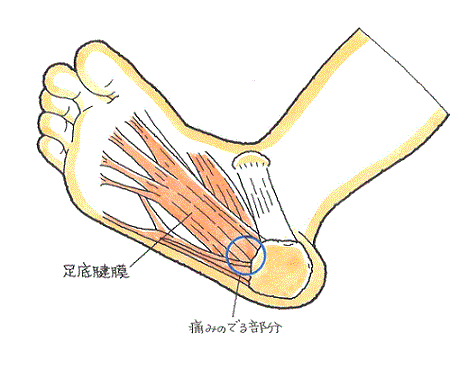
足底腱膜(足底筋膜とも呼ばれます。)はアーチ状の構造を持つ足の骨に対して、足の裏の踵骨から指に向かって弓の弦のように張られていて、アーチ構造を保ち、地面に足が接地した際に受ける地面からの衝撃を吸収する役目を担っています。
足底腱膜炎(そくていけんまくえん)は、主に踵の骨の周辺に発生し、痛みを引き起こします。
足底腱膜炎の主な症状は、かかと周辺の痛みです。
この痛みは、踵を地面に付けたときに、増強します。
足底腱膜炎の治癒は、個人差、年齢差がありますが、早ければ1か月、長いときは3年を要します。
交通事故がきっかけで足底腱膜炎が発生することはあまりなく、交通事故をきっかけにもともとあった足底腱膜炎が症状を起こしたり悪化したりするケースが多いです。
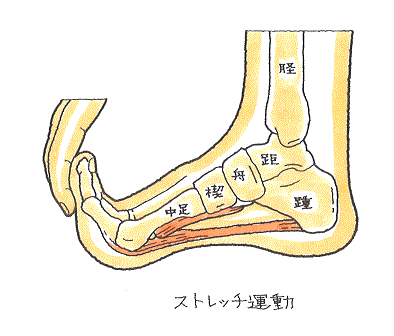
非ステロイド性抗炎症剤やステロイド剤を使用し、ストレッチ運動などで痛みを緩和させるリハビリが続けられ、日常歩行には、アーチサポート(足底板)やヒールカップ(踵のクッション材)といった、足の構造を支援する装具を装着することもあります。治療しなくても自然に治癒することもあります。
多くの方は、後遺障害が残るということはありません。
ところが、高齢者の場合などは、リハビリを行っても効果が上がらず、痛みが長期化することもあります。
このようなとき、「局部の神経症状を残すもの」(14級9号)に認定されることも見込まれます。 MRI撮影によって炎症ないし断裂が生じている状況が描出されていれば、認定されやすくなるでしょう。
4. モートン病の解説
モートン病は、「趾間神経圧迫症候群」(しかんしんけいあっぱくしょうこうぐん)ともよばれています。足根管症候群と同様、絞扼性の神経障害です。
足趾と足趾の間には趾神経(固有底趾神経)が通っており、指の付け根で二股に分かれています。この神経は、少しの力でも圧迫を受けてしまい、その結果、隣り合う指が痺れてしまうことがあります。第2-3趾間または第3-4趾間に発症することが多いです。痺れ感、疼痛または灼熱感など自覚症状は多彩です。
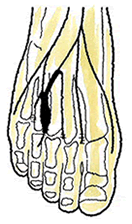 この神経は感覚神経ですので、足趾の動きは影響されません。 細い靴を履くと症状が増悪します。
この神経は感覚神経ですので、足趾の動きは影響されません。 細い靴を履くと症状が増悪します。
交通事故で趾神経部に圧力がかかったり、もともと絞扼状態があったところ交通事故による衝撃がきっかけとなって症状が生じたりすることが考えられます。
ステロイド剤薬を注射して症状が軽減することが多いです。神経腫が大きくなっているときは、手術によってそれを切除することもあります。
後遺障害に至らないのが通常です。
5. 足根洞症候群の解説
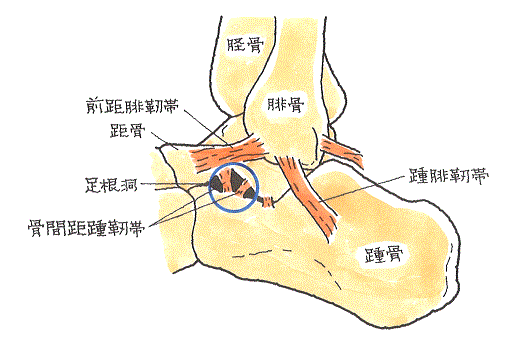
足根洞(そっこんどう)とは、踵骨と距骨の間にある空間部分です。洞窟のような構造になっています。その洞窟内部に骨間距踵靭帯という靭帯があり、距骨と踵骨を結び付けて足関節の安定に寄与しています。
足根洞には痛覚や位置覚をつかさどる受容体が豊富に存在しています。
ですが、足関節捻挫により靭帯が損傷したとき、足根洞の部分も傷ついてしまうことがあります。 その結果、足で受ける感覚が鈍くなり、でこぼこ道を歩いたときに不安定感を呈し、再び捻挫をしやすい状況になってしまいます。
症状としては、足首の外側、特に足根洞部に圧痛があり、足首を内側に捻ると痛みは強くなります。 交通事故では、足の内返しの捻挫に併発することが考えられます。
XP検査では、明らかな異常は認められません。
治療ですが、足根洞にステロイドと麻酔の混合注射により治まることが多いです。
関節の不安定性に対しては、リハビリで筋力増強やバランス訓練を行うことが有用です。
ギプス固定や腓骨筋の筋力増強リハビリが有効なこともあります。
足関節捻挫が治った後も痛みが残り、その痛みの原因が足根洞症候群だけであれば、後遺障害に至らないと見込まれます。
6. アキレス腱断裂の解説
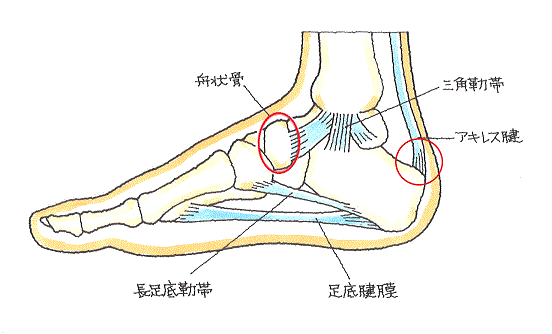
アキレス腱は下腿三頭筋が下部で腱となったものであり、踵骨に付着していて、最も強靭な太い腱です。歩行、疾走、跳躍のためにつま先を蹴り出す動作において踵を持ち上げたり、足が着地する際につま先を踏み込む動作を行ったりするなどの重要な機能を果たしています。
交通事故では、衝突を受けた際の直接の外力による場合のほか、歩行中突っ込んできた自動車を避けようとした際にヒラメ筋が急激に収縮した場合などでも、アキレス腱が断裂することがあります。
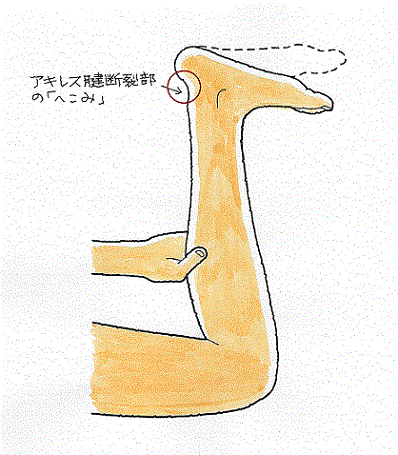
断裂直後は、下腿後面のかかとのすぐ上の部分にへこみが認められます。
診察台で腹ばいになり、膝を90度屈曲した状態で下腿三頭筋をつかむと、通常、足は天井に向かっての底屈が誘発されますが、アキレス腱が断裂していると、足部は動きません。この足部が動かない状態をトンプソンテスト陽性といいます。
超音波検査やMRI検査を行うと、断裂したアキレス腱が描出されます。
断裂部に痛みが生じます。歩行が可能なこともありますが、爪先立ちは不可能となります。
治療は、保存療法と手術療法の2通りがありえますが、近年では、保存療法が中心になる傾向にあります。しかし、保存療法のほうが再断裂発生率の値が高くなっているとの文献もあります。
従来の保存療法では、8週間程度のギプス固定を行い、その後にリハビリを始めるとされていました。 現在では、免荷固定期間をそれより短い期間にとどめ、ギプス固定解除後は装具を装着してリハビリを開始する療法も幅広く行われています。
手術療法にも、何通りかの術式が存在します。
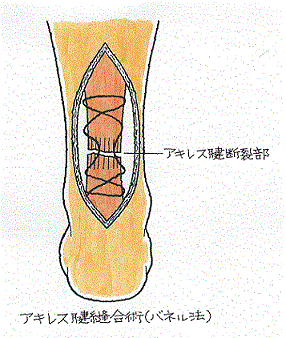
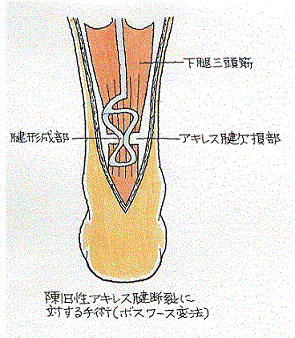
局所麻酔を行って皮膚を縦に五、六センチメートル切開してアキレス腱を縫合する観血的な縫合術も、経皮的に行われる縫合術も存在します。
手術後は、2週間から8週間のギプス固定を行い、ギプス固定解除後は、硬性短下肢装具を使用して歩行ができるようになります。一方、関節部の可動域訓練が始まります。
若い方ですと、後遺障害に至らないことが多いです。
中年から高齢の方になりますと、足関節の可動域制限やアキレス腱部の疼痛の後遺障害が考えられます。
具体的には、「一下肢の三大関節中の一関節の機能に障害を残すもの」(12級7号)などに該当する可能性があります。また、「局部に頑固な神経症状を残すもの」(12級13号)、「局部に神経症状を残すもの」(14級9号)に該当する可能性があります。
7. アキレス腱滑液包炎の解説
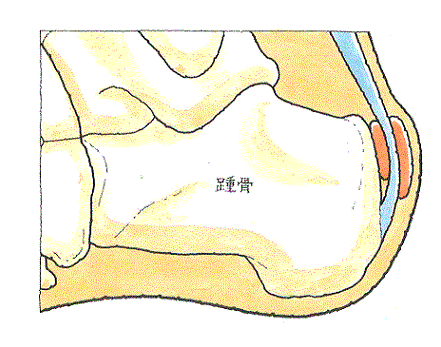
(図)オレンジ色で示したもののうち、踵骨に接しているのが踵骨後部滑液包で、 皮膚に接しているのがアキレス腱皮下滑液包です。
アキレス腱と皮膚の間、アキレス腱と踵骨の間には、摩擦防止のためのクッション材の役割を果たしている滑液包が存在します。
アキレス腱滑液包炎(あきれすけんかつえきほうえん)とは、この滑液包が圧迫刺激されて炎症を起こして症状を呈するように至ったものです。アキレス腱そのものに炎症が起こるわけではありません。
発症の有無は靴の後縁の形状と密接に関連していて、靴の新調や運動中に常用している靴の交換をきっかけに発症することが多いです。
踵の外傷が原因となって発症することもあり、交通事故では、踵部に対する直接的な打撲で発症しています。
症状は、通常、踵後部の腫れと熱感です。
炎症を起こした滑液包が大きくなると、踵の皮下に赤いしこりが現れ、痛みが生じます。
炎症が慢性化したときは、腫れは硬く、大きくなり、赤色は薄れてきます。
症状の確認と触診がなされ、X線検査を行って診断します。踵骨骨折や損傷の可能性もあることから、X線検査を行います。
治療は、かかとの後方にかかる圧迫をなくす必要から、靴の底にヒールパッドを入れます。
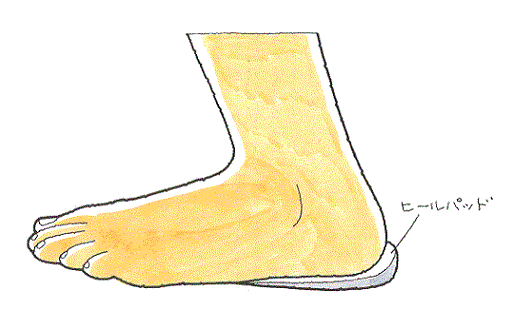
これにより、踵骨の角度を前方向に変え、かかとに対する圧迫を軽減します。
靴の交換が指示されることもあります。
ステロイド剤を滑液包内に注射することが有効であることもあります。
これらの治療で効果が得られないときは、手術を行い、滑液胞を切除したり踵骨の一部を切除したりします。
交通事故における衝撃が加わったにもかかわらず、滑液包炎を発症するにとどまることは稀です。踵骨骨折、アキレス腱断裂に至ることの方が多いでしょう。
もし滑液包炎を発症するにとどまったときは、2か月前後で治癒することが多いです。手術を行ったときも、6週間程度でスポーツ稼働が許可されることが多いです。
後遺障害に至ることは少ないです。
8. 外傷性内反足の解説
内反足とは、足の裏が内側を向き、外側部だけが地についている状態をいいます。
内反足の大半は先天性のものですが、外傷性のものもあり、交通事故外傷で発生することもあります。
足関節の靭帯の損傷や足関節部の粉砕骨折により足関節の安定性が損なわれてしまい、足関節が 内側に大きく傾くという現象が生じることがあります。これが外傷性内反足です。
内反足は、上のイラストのような「く」の字の変形に至った状態です。
常に足の外側縁のみが接地している状態となるため、第五中足骨骨頭や基部に胼胝(タコ)ができや すくなります。
足関節が内反状態のまま固定しますと、外果の捻挫が多発して、近い将来、変形性足関節症に至る 可能性が高いです。それ以前に、下肢をうまく支えられずに転倒する危険性が高いままになります。 これを被害者が自分でコントロールすることは困難ですので、装具を装着することにより対応することが多いです。
この写真はプラスチック製の装具(シューホーンプレース)です。内反足が軽度の場合に用いられます。内反足が重度であるときは、固定力が強い金属支柱付きの装具が装着されます。
装具の装着が指示されなかったときも、捻挫を防止するために、靴紐で固定するタイプの、ミドルカット またはハイカットの靴を使用することのほか、靴底には硬性のアーチサポートの装用を指示されることがあります。


そして、外傷性内反足は等級認定表に記載されていません。
自動車損害賠償保障法施行令に、足部の後遺障害として書かれているものは、足趾の欠損または用 廃もしくは足関節の機能障害のみです。
外傷性内反足の後遺症が残ったとき、足関節の機能障害(可動域制限)が生じるとは限りません。
このときは、政令別表の規定「各等級の後遺障害に該当しない後遺障害であって、各等級の後遺障害 に相当するものは、当該等級の後遺障害とする。」に基づいて、他の後遺障害に準じて等級の認定を 求めることになります。
装具による矯正があるときは、全力疾走はできず、僅かな距離の小走りがやっとできるという状態です が、頑張って歩行訓練を続けないと、筋力が目に見えて落ちていきます。
労働災害では、下肢の動揺関節について、
- 常に硬性補装具を必要とするものは、8級に準じて取り扱う。
- ときどき硬性補装具を必要とするものは、10級に準じて取り扱う。
- 重激な労働の際以外には硬性補装具を必要としないものは、12級に準じて取り扱う。
とされています。
そのため、外傷性内反足で歩行に支障があり、固定装具の装着を常時必要としない程度のものであれば、10級に準じて取り扱われる可能性があります。
9. 足関節不安定症
捻挫後に足の関節が不安定になるものです。捻挫がくせになってしまっているような状態です。

足関節は多くの靭帯などに守られ、捻挫が起こりにくいように安定性を図られていることが、上のイラス トで改めてお分かり頂けると思います。
ところが、足関節捻挫をおこし、その後これらの靭帯とりわけ前距腓靭帯や踵腓靭帯などが十分修復 されていませんと、そのことを原因として、足関節が不安定になります。さらに放置しておくと、足関節 の靭帯が付着している軟骨も損傷したり剥離したりして、変形性足関節症に至ることもあり、日常歩行に深刻な影響を及ぼします。
つまり、靭帯が緩んだことにより、足関節の安定性保持が損なわれた状態を、足関節不安定症と呼んでいるといえます。
治療は、緩んだ靭帯を補うための筋力増強リハビリです。
それでも改善しないときは、靭帯の縫合手術や再建手術を行います。
足関節不安定症は、外傷を起因とするものですが、二次性の傷病です。
固定やリハビリが適切に行われなかったことにより、部分的な損傷にとどまっていた靭帯が断裂してし まうことや、実際には断裂していたもののそれが見落とされていて、手術を選択すべきだったという事 例も、残念ながらあります。
緩んだ状態で治癒してしまった靭帯を、再び強く骨同士を結び付ける状態に回復させることが肝要です。
後遺障害認定がされることは一般的には少ないですが、靭帯断裂などの場合には後遺障害が認定されることもあります。
10. 変形性足関節症の解説
変形性足関節症
足関節の周辺には、多くの関節が存在していることから、1つの関節に異常なストレスがかかっても、他の関節が代償できます。そのため、変形性足関節症は、股関節や膝関節の変形症に比較して、発生頻度は低いとされています。
発生するメカニズムは、脛骨下端の関節面が常に内反の状態にあると、距骨関節がそれをカバーしようとしますが、そのカバーにも限界があり、荷重が足関節の内側などに集中して関節症に至るというものです。
その進行状況に応じて、4つの段階に分けられています。
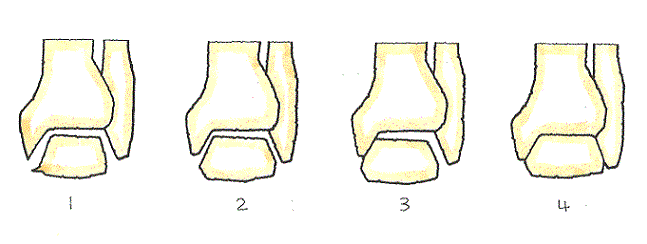
- 第1期 骨端部が、棘状(とげじょう)に突出するが、関節裂隙(関節を形成する骨の隙間)が狭くなっている状態は認められない状態
- 第2期 軟骨がすり減り、関節裂隙が狭小化している状態
- 第3期 関節隙間が一部で消失し、軟骨下骨組織が接触している状態
- 第4期 全体的に関節裂隙が狭くなっていて軟骨が消失し、骨同士が接触している状態
最初は、歩行を開始したときや長く歩行した後に足関節の内側に痛みが発生するようになります。 その後、徐々に外側も含む関節全体が痛むようになり、その痛みが強くなっていき、腫れが大きくなっていきます。
さらには背屈が制限され、最終的には底屈も制限されます。
変形性足関節症の多くは、外傷や他の疾患の後に起こる二次性関節症です。
交通事故外傷で軟骨を損傷した後に起こるものについてお書きします。
第1期において、足が軽く内側に傾いている程度であれば、最も効果があるのが足底挿板です。外側を高めた靴の中敷を作り、歩くときに使用します。

常に足関節が内反している状態に比較し、荷重のかかり方均等になるようにすることが目的です。これにより、痛みは相当緩和されます。
足の外側、腓骨の後ろの筋力トレーニングを並行して行うとさらに効果的です。
また、関節軟骨の保護のためにヒアルロン酸の関節内注射もよく行われています。
効果が得られないときは、内反変形の矯正のために外側靱帯の再建術を行うこともあります。
第2期や第3期まで進行し、軟骨の損傷の程度が大きいと、保存療法によって痛みを緩和することが困難になります。
そのときは、脛骨の骨切りを行って傾きを矯正します。「下位脛骨骨切り術」といいます。
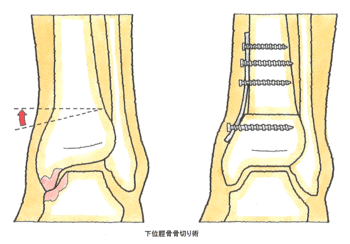
(上の図)下位脛骨骨切り術
脛骨の足首に近い部分で骨の向きを変えて、より軟骨が残っている部分に体重がかかる軸を移動させるものです。
これによって、軟骨が消失して狭くなった関節が開き、軟骨組織が再生することを促します。
第4期のように軟骨の摩耗が足関節全体に拡大しているときには、関節固定術もしくは人工足関節置換術が行われます。
足関節固定術では、足関節の傷んだ組織を切除し、脛骨と直下の距骨をスクリューで固定します。
足関節固定術を行うと、もはや関節が動かなくなるように感じられますが、そうではなく、足関節が固定されても、それ以外の足部の関節が動きますので、足首が完全に固定されるということにはなりません。
一方、人工足関節置換とは、軟骨を削って人工の関節を挿入するというものです。
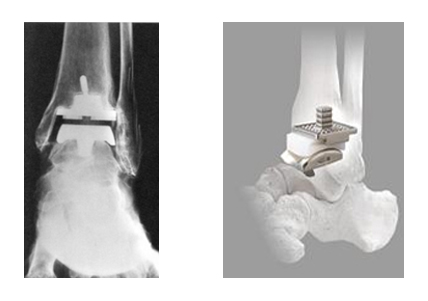
人工足関節置換術により、痛みが軽快し、足首の可動域も確保できますが、耐用年数の問題があります。若い人には向きません。
また、傾斜変形が強いとき(概ね15度以上の変形に至っているもの)は、矯正が困難となり、対象外です。
それぞれ長所と短所があり、軟骨損傷や傾きのレベル、年齢や活動性が考慮され、手術方法が選択されています。
変形性足関節症の後遺障害認定のポイント
1 変形性足関節症は、変形に伴う痛みと、足関節の可動域制限が後遺障害の対象となります。- 第1期の進行までとどまったものは、痛みの神経症状を原因とする14級9号が認定されることが多いと考えられます。
- 第2期や第3期まで進行したものは、足関節の可動域制限で12級7号となることが多いでしょう。 ただし、下位脛骨骨切り術が成功したときは、可動域制限を残しませんので、痛みで14級9号が認定されるか後遺障害非該当となることが見込まれます。
- 第4期まで進行し、足関節固定術がなされたときは、足関節の用廃で8級7号が認定されるでしょう。 人工足関節置換術が実施されたときは、10級11号に該当すると考えられます。
- 第1期や第2期では、健側及び患側の双方の足関節をXPで正面から撮影し、左右を比較することにより、患側の足関節が変形に至っていることが判明します。
- 第3期まで至り、下位脛骨骨切り術が実施されたとしても、上のイラストのようにきれいに治らないこともあります。 修復が不十分で、変形がまだ残っているときは、XPやCTの画像でそれを立証して、可動域制限を原因とする後遺障害等級認定申請を行う必要があります。
- 第4期のものの大部分は足関節固定術が選択されています。 XPで固定術が実施されたことを立証し、8級7号と認定されることが見込まれます。
3 足関節に限らず、股関節、膝関節においては、症状固定後に結果として変形性関節症に至るということもあります。予後の人生の為にも、症状固定後に治療をやめてよいかどうかは慎重に判断する必要があると思われます。
4 変形性足関節症の後遺障害のまとめ①可動域制限の機能障害、②痛み、③人工関節置換術・人工骨頭置換術の後遺障害の可能性があります。
- 可動域制限の機能障害
- 「1下肢の3大関節中の1関節の用を廃したもの」(8級7号)
- 「1下肢の3大関節中の1関節の機能に著しい障害を残すもの」(10級11号)
- 「1下肢の3大関節中の1関節の機能に障害を残すもの」(12級7号)
- 痛み等の障害
- 「局部に頑固な神経症状を残すもの」(12級13号)
- 「局部に神経症状を残すもの」(14級9号)
- 人工関節置換術・人工骨頭置換術をした場合
- 「1下肢の3大関節中の1関節の機能に著しい障害を残すもの」(10級11号)
11. 足関節靭帯損傷の解説
足関節靭帯損傷
足部は、外返しの動作をしにくい構造になっています。そのため、足部捻挫の大多数は内返し捻挫です。
ただし、交通事故においては予期しない強力な外力が加えられることにより、足部の外返しが強制され、外返し捻挫が生じることも珍しくありません。
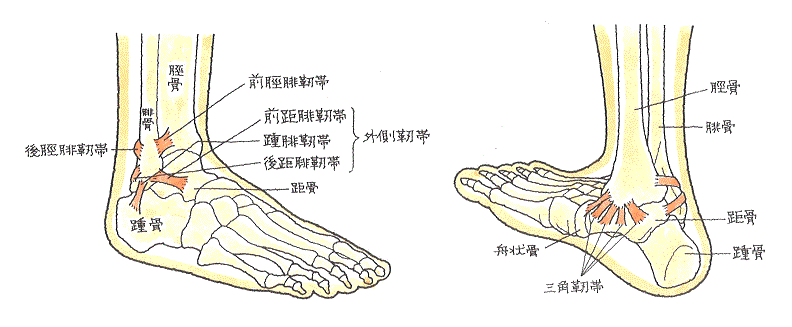
内返しが強制されて損傷する靭帯は、通常、外側靭帯(がいそくじんたい)です。
外側靭帯とは、前距腓靭帯(ぜんきょひじんたい)、踵腓靭帯(しょうひじんたい)、後距腓靭帯(こうきょひじんたい)の3つの靭帯を総称したものです。いずれも外くるぶしの下側に存在しています。
前距腓靭帯は、足関節外側の靭帯の中では一番前方にある靭帯です。距骨前部と腓骨を結び付けており、距骨が前に滑らないようにするはたらきをしています。厚さは約2ミリメートルです。踵腓靭帯や後距腓靭帯に比べると弱いです。
踵腓靭帯は、外くるぶしの下側やや後方にある靭帯です。踵骨と腓骨を結び付けており、距骨が内側に傾き過ぎることを防いでいます。厚さは約6ミリメートルです。 後距腓靭帯は、足部外側後方にある靭帯です。距骨後部と腓骨を結んでおり、外側靭帯の中では最も強靭な靭帯です。厚さは約6ミリメートルです。
足首捻挫が生じたというとき、足の裏が内側後方を向くような形で捻るということが多いです。
このとき、最初に強い緊張を加えられるのが前距腓靭帯です。外側靭帯の中でも特に損傷を受けやすいのがこの前距腓靭帯です。
外力の程度がさらに強いと、踵腓靭帯をも損傷します。
後距腓靭帯までが損傷することは少ないです。
足部には、外側には上記の3つの靭帯があり、一方、内側には1本の靭帯があります。内側の靭帯は扇の形をした大きなものでして、その形状から三角靭帯と呼ばれています。
内側の靭帯も傷めることもありますが、単独で傷める頻度は比較的少ないです。足関節果部骨折に合併することが多いです。
さらに、足部の靭帯はほかにも、脛骨と腓骨を結んでいる脛腓靭帯があります。前脛腓靭帯と後脛腓靭帯の2本があり、いずれも脛骨と腓骨との間の安定性を保っています。
足部の前距腓靭帯の部分ではなく、足部の前外側(外くるぶしのやや上方内側)に痛みと腫れが出る場合があります。この場合、前脛腓靭帯が損傷されていることもあります。損傷の程度が強いと手術が必要になってくることもあります。
① 前距腓靭帯損傷
足部の内返しが強制されて起こる外側靭帯損傷のうち、大部分を占めるのは、前距腓靭帯のみが損傷を受けるというパターンです。
さらに強く捻ったときは、踵腓靭帯の損傷に至ります。
外力の加わり方によっては、足部の内側にある靭帯(三角靭帯)や足の甲の部分の靭帯(リスフラン靭帯等)を損傷することもあります。
内返し捻挫であっても、靭帯損傷にとどまらず、骨折することもあります(立方骨圧迫骨折等)。特に成長過程にあるときは、靭帯が断裂するのではなく、靭帯の付着する骨表面が剥がれるという剥離骨折が起こることも多いので、単なる捻挫であると軽く考えてはいけません。
診断では、痛み、圧痛、腫れ等のある部分の確認を行い、さらには前方引き出しテストを行うこともあります。
骨折の有無はXP撮影で確認し、靭帯の断裂による関節の動揺性、不安定性は、ストレスXP撮影を行って画像診断を行います。
靭帯の損傷、骨内部や軟骨損傷等の有無については、XP検査では骨同士が離れているといった所見が判明することはあるものの、靭帯等はXPでは撮影できませんので、MRI撮影を行って確認します。エコー検査が有用なときもあります。
足部捻挫の重症度は、次のように分類されています。
Ⅰ度(軽傷) 靭帯の一過性の伸長のみで断裂はない状態です。腫れや痛みはそれほど強くありません。
Ⅱ度(中等症) 靭帯に部分断裂が見られます。痛みがあるので荷重が困難になり、歩くのが難しくなります。
Ⅲ度(重症) 靭帯が完全に断裂した状態です。非常に強い腫れと痛みが生じます。
重症度の判定は、治療方法や予後にかかわりますので重要ですが、実際には決して容易にできるものではないようです。
とはいえ、外側靭帯損傷においては、早期に適切な治療を行えば手術が必要になることはあまりありません。保存療法が中心です。
保存療法には、固定療法と早期運動療法の2種類があります。
固定療法は数週間のギプス固定を主体とした、従来からの治療方法です。
早期運動療法は、近年主流になってきているようです。
受傷後1~2週間の急性期は、足関節を固定します。重症度によって、包帯で固定したりサポーターを使用して固定したりギプスで固定したりします。
その後、リハビリを開始します。サポーターを装着しながら筋力強化や片足での肩上げ動作や歩行訓練などを行います。捻挫したときと同じ動きはしないようにします。
3か月前後のリハビリを継続することにより、後遺障害を残すことなく治癒することが多いです。
また、「固有知覚」という言葉があります。関節の位置状態を認識する感覚で、今関節がどのくらい曲がっているか、どのような方向に力がかかっているかなどを知覚する感覚です。
足首周辺の筋力だけではなく、固有知覚をいかに鈍らせることなく治療できるかが、再発予防のためには重要です。
長期間関節をギプスで固定すると、固有知覚が鈍くなり、そのためリハビリに時間がかかることが分かっています。
このこともあって、固定療法から早期運動療法にシフトし、リハビリを早期に開始するようになっています。
② 脛腓靱帯損傷
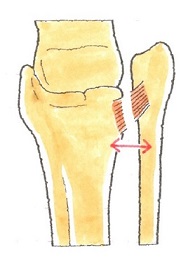
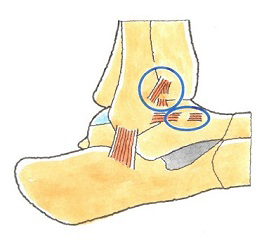
脛腓靭帯は、脛骨と腓骨の遠位部で両者を連結している靭帯ですが、2種類あります。
前方にあるのが前脛腓靱帯(ぜんけいひじんたい)で、後方にあるのが、後脛腓靱帯(こうけいひじんたい)です。
脛骨と腓骨の遠位端は、距骨を両側から挟み込む構造となっていますが、脛腓靱帯は、脛骨と腓骨とをしっかり連結しています。
脛腓靱帯損傷が起き、上の左側のイラストのように脛骨と腓骨との連結が緩んで開いてしまうと、距骨の円滑な運動ができず、そのため、距骨軟骨面である距骨滑車が、脛骨や腓骨の関節面と衝突し、関節軟骨の骨折や変形を生ずる原因となってしまいます。
脛腓靭帯はほかの靭帯に比べて比較的強度が強く、単独で損傷することはあまりありません。果部骨折に合併して起こることが多いです。ただし、内反が強制されて距骨が脛骨と腓骨の間に潜り込み、脛骨と腓骨との間が開大して、単独損傷が起こることもあります。
前脛腓靭帯と前距腓靭帯の損傷が同時に起こることもあります。
症状は、足首前方の痛みと腫れです。前脛腓靭帯は、ほかの靭帯よりやや上方にありますので、この部分に圧痛があれば、前脛腓靭帯損傷があることが疑われます。
治療は、前脛腓靭帯の伸長や部分断裂にとどまるときは、包帯やテーピングなどでしっかりと固定し、靭帯が修復するのを待つことになります。
完全断裂が生じますと、腫脹をとるためにスポンジ圧迫のテーピングを5日前後行い、以後は、原則としてギプス包帯固定が行われています。
固定をしっかり行わないと靭帯が緩んだまま癒着し、関節が不安定になります。
しかし、前脛腓靱帯だけではなく、前距腓靱帯も断裂しているときは、難治性です。靭帯修復手術が行われることがあります。
足関節靭帯損傷の後遺障害のポイント
1 足首捻挫を発症し、検査の結果骨折がないことが判明したとき、続いて、靭帯損傷の有無が確かめられます。
Ⅰ度やⅡ度にとどまっていれば、包帯、サポーターまたはギプスで固定することになるでしょう。 Ⅲ度で、腫れや痛みが強いときは、入院となることもあります。
患部に対しては、応急措置としていわゆるRICE処置がなされます。
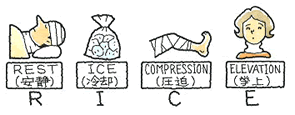
近年は、これに固定(SUPPORT)を加えて「RICES」と呼ばれることもあるようです。
こうした適切な処置がなされず、放置されたり、不十分な治療がなされるにとどまったりすると、靭帯損傷が陳旧性のものとなり、疼痛や不安定性が残存してしまうことにつながります。
このときは、後遺障害が問題となってくるかもしれません。
2 靭帯の断裂が適切に治療されなかったとき、関節の安定性が損なわれます。関節不安定症に至ることも見込まれます。
こうしたときは、靱帯を再建する手術が行われることもあります。
3 後遺障害として考えられるのは、足関節の機能障害と、痛みの後遺障害です。
① 足関節の機能障害
靱帯損傷があることはMRI画像により示すことができます。関節に不安定性があることは、ストレスXP画像で示すことができます。
可動域制限に関しては、足部靱帯損傷だけが生じたにとどまるときは、後遺障害等級に至るまでの可動域制限が残ることが少ないです。
足関節に動揺があることによる「一下肢の三大関節中の一関節の機能に障害を残すもの」12級7号)の認定が視野に入ってきます。ストレスXPの撮影結果によるところが大きいです。
② 痛みの後遺障害
「局部に頑固な神経症状を残すもの」(12級13号)、「局部に神経症状を残すもの」(14級9号)に該当する可能性があります。
4 足関節の靭帯損傷の後遺障害のまとめ①可動域制限の機能障害、②痛みの後遺障害の可能性があります。
- 可動域制限の機能障害
- 「1下肢の3大関節中の1関節の機能に障害を残すもの」(12級7号)
- 痛み等の障害
- 「局部に頑固な神経症状を残すもの」(12級13号)
- 「局部に神経症状を残すもの」(14級9号)