脛骨顆間隆起骨折
1. 脛骨顆間隆起骨折の解説
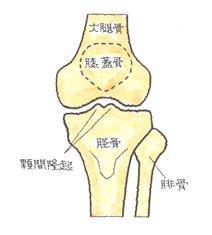
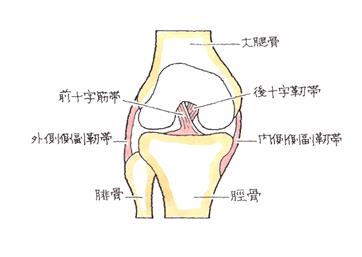
左膝関節の正面骨格図
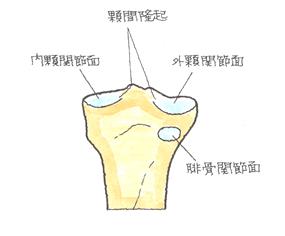
左膝関節の正面骨格図
脛骨顆間隆起(けいこつかかんりゅうき)とは、外側顆と内側顆の間にある隆起部分のことです。
大腿骨と脛骨は靭帯によって連結されていますが、その靭帯のうちの前十字靭帯に引っ張られ、脛骨顆間隆起がはがれてしまうことにより発生するのが、脛骨顆間隆起骨折です。したがって、脛骨顆間隆起骨折は、前十字靭帯に付着した部分の剥離、裂離骨折です。
脛骨上端部の骨端形成が不完全な8~12歳の小学生のころに多く発生する傾向があります。成人の場合、前十字靭帯損傷になることが多いですが、脛骨顆間隆起骨折になることもあります。
受傷機転は前十字靱帯損傷と同様です。交通事故では、自転車やオートバイでの転倒事故や、田んぼや崖下への転落があったときに多く発生しているようです。
脛骨顆間隆起骨折は脛骨の前十字靱帯付着部の裂離骨折であり、骨折は前十字靱帯の牽引力によって生じるものです。損傷のレベルでは、Meyers-Mckeeverの分類が最も広く用いられています。
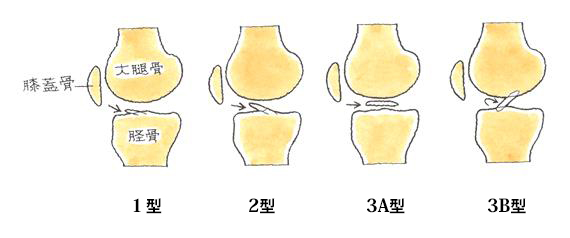
1型 骨片が母床からほとんど離れていないもの
2型 骨片の前方がかなり浮き上がっているが、後方では母床との連続性が保たれているもの
3A型 骨片全体が母床から完全に離解しているもの
3B型 骨片が母床から離れて回転しているもの
骨片の転位の程度により4タイプに分類され、治療法選択の指標とされています。
一般に、1型、2型に対しては保存療法適応となっています。
2型であっても、骨片の存在により完全伸展が不能な場合、前方動揺性が強い場合や3型については、手術の適応となります。
症状は、受傷後に急激に膝関節が腫れて強い痛みを訴え、膝を伸展することができなくなります。
診断では、XP検査と注射器による関節液の吸引が行われます。
転位がなかったり、転位があっても軽微だったりすると、XPで判断できませんが、膝関節内で骨折や靱帯損傷があるときは、吸引した関節液に血液が混入します。
骨折の有無を評価するのにはCT、MRIが有用です。
治療は、整形外科にて整復と固定が行われます。
顆間隆起が完全に剥離して、骨片の固定が不可能なときは、オペによる整復固定が行われますが、そうでないときは、保存的に徒手整復後、膝関節を軽度屈曲位に固定します。その角度は20度程度であることが多いようです。
保存的療法では、固定期間が4週間から5週間程度であることが一般的です。
予後は通常良好で、後遺障害を残すことは、ほとんどありません。
しかし、発見が遅れたものや、発見後、放置されて陳旧化したものは、膝の可動域制限の後遺障害や、関節の安定性が失われることにより動揺関節の後遺障害が残ります。
2. 脛骨顆間隆起骨折における後遺障害のポイント
1)膝関節の可動域制限が生じたときは、もちろん、可動域を測定することが必要です。
さらに、3DCT、MRI画像等により、どの程度骨折部が癒合したかとの点の立証も必要です。
2)膝関節の動揺(不安定性)が生じたときは、まず、Lachmanテストを行い、どの程度脛骨が前方に引き出されているかを確認します。
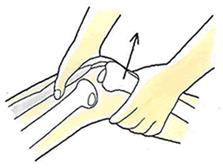
Lachmanテスト
Lachmanテスト
膝を15~30度屈曲させ、前方に引き出します。
前十字靱帯損傷に損傷がありますと、脛骨が前方に過度に引き出されます。
脛骨顆間隆起骨折の場合も、関節に動揺が生じたときは、同様に考えて問題ありません。
動揺性が認められるときは、ストレスXP検査で左右差を立証します。
後遺障害として認定されるかどうかのポイントは、ストレスXP撮影による動揺性の立証がどの程度されているかによります。

テロスSE使用によるストレスXP撮影
「Lachmanテストにより7mmの動揺性を認める。」などと後遺障害診断書に記載されても、それだけでは関節動揺のとしては不充分です。
必ず、テロスSEを使用してのストレスXP撮影を行い、左右差で7ミリメートルの動揺性あり、などと結論づけてもらわなければなりません。つまり、両膝のストレスXP撮影を行う必要があります。
併せて、3DCT、MRIで脛骨顆間隆起骨折後の骨癒合のレベルがどの程度あるかも立証する必要があります。
3)完治することが多いですが、後遺障害等級は12級や14級となる可能性もあります。具体的には以下の後遺障害に該当する可能性があります。
- 「局部に頑固な神経症状を残すもの」(12級13号)
- 「局部に神経症状を残すもの」(14級9号)
なお、症状が重篤の場合、より上位の後遺障害等級となる可能性もあります。