半月板損傷
1. 半月板損傷の解説
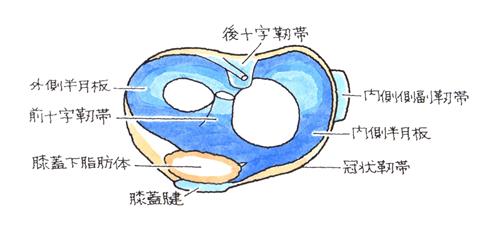
膝関節には、左右前後のズレを防止している靭帯のほかに、関節の動きを滑らかにし、クッションの役目を果たしている半月板という組織があります。
大腿骨と脛骨の間に、内側と外側に1つずつ「C」の形をして存在しています。上下の圧力を分散し、関節軟骨を保護しているほか、関節の潤滑機能も果たしています。
医学的には、細胞外線維性基質と呼ばれる軟骨の一種です。
半月板は、膝関節に荷重がかかった状態で急な回転運動が加わったときに損傷しやすいです。交通事故では、横方向からの衝撃によって膝をひねったときに、半月板が大腿骨と脛骨の間に挟まれて、損傷したり、ひどいときは断裂したりします。
はね飛ばされ、着地する際に、膝関節が屈曲しつつひねりが加わると、膝関節に水平方向のストレスが加わり、そのストレスが原因で、半月板に損傷が生じます。
受傷直後の主な症状は疼痛です。膝を伸ばしたときに、一瞬、引っかかるような違和感を起こすことも少なくありません。
大きな断裂で、関節内に半月板の一部がはまり込んでしまったときは、関節がある角度から伸展できない状態となります。これをロッキング症状といいます。
半月板損傷が疑われたときに行われる代表的な検査は、次のとおりです。
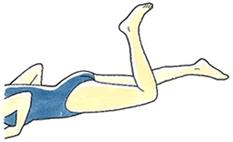
マックマレーテスト
仰向けで、膝を屈曲した状態から、ゆっくり足の回旋運動を行ってから進展すると、クリック音や疼痛が生じます。ただし、このテストが陰性だからといって半月板損傷が否定されることにはなりません。また、靭帯損傷が合併していることもあるので、注意して行う必要があります。
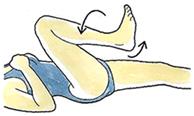
グラインディングテスト
うつ伏せで、膝を90度屈曲し、踵を下に押しつけながら回します。痛みが生じたときは、半月板損傷が疑われます。しかし、マックマレーテストと同様、このテストが陰性だからといって半月板損傷が否定されることにはなりません。
画像診断では、MRIが極めて有用です。関節造影を行った上でストレスを加えながらX線撮影を行うことでも可能ですが、診断精度と患者の負担の両面から、MRIのほうが優れているとされています。
半月板の外周縁部(10%~25%)には血管がありますが、大部分を占める内縁部には血管がありません。そのため、内縁部は、治癒する能力が低いです。
そこで、治療方法としては、手術が選択されることが多いです。手術は、1990年代から、関節鏡という小さなカメラを関節に入れて、モニターテレビで関節の中を見ながら行う方法(オールインサイド法と呼ばれる術式)が主流になっています。手術後は、ギプス固定します。
手術は、半月板の断裂部位を縫合するか、切除するかのどちらかです。靭帯損傷を伴っているか否か、血行のある部分で断裂が生じたか否かなどが、縫合か切除かの判断基準となります。
保存療法としては、温熱療法、関節内に直接ステロイドを注入する薬物療法、痛み止めや消炎鎮痛剤等の内服、リハビリテーションなどが行われます。損傷の程度によっては、保存療法が選択されます。
半月板の損傷が単独で起きることは少なく、交通事故では、前十字靱帯や内側側副靱帯の損傷を合併しており、関節軟骨の損傷を伴うこともあります。
逆に、前十字靱帯の単独損傷で膝部関節の動揺が生じ、それが誘因となって半月板を損傷することもあります。
参考:前十字靭帯損傷の後遺障害解説
参考:内側側副靱帯損傷の後遺障害解説
2. 半月板損傷の後遺障害認定のポイント
1)膝の可動域制限で「1下肢の3大関節中の1関節の機能に障害を残すもの」(12級7号)に認定されることがあります。ただし、関節鏡手術が進化しており、機能障害が残ることは少なくなっていると言われています。
2)問題となるのは、膝の打撲、捻挫などと診断され、半月板損傷が見落とされたときです。
陳旧性となった半月板損傷は、関節鏡手術を行っても、修復不全が起こることがあります。
そうしたものの多くは、痛みが残り、歩行動作に悪影響を与えます。
MRIで半月板の修復状況を明らかにすることにより、「局部に頑固な神経症状を残すもの」(12級13号)、「局部に神経症状を残すもの」(14級9号)に認定されることがあります。